A quoi ressemble un diastasis ?
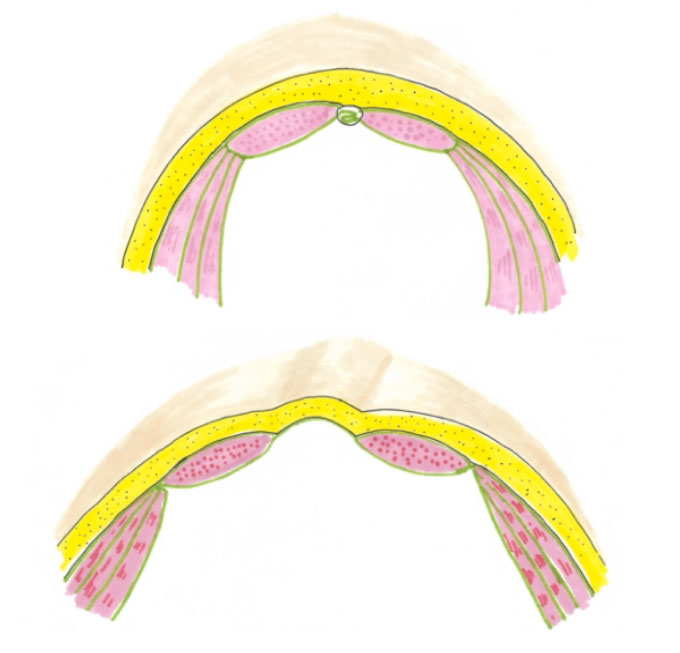
Le diastasis se manifeste par une déformation du ventre. Il existe une voussure en « bosse de chameau » apparaissant le plus souvent au-dessus du nombril, et parfois en-dessous. Cette déformation est plus fréquente chez les femmes, mais peut apparaitre chez les hommes de plus de 50 ans en surpoids.
Quels sont les facteurs de risque de diastasis ?
Le facteur de risque le plus important est la grossesse. 60% des femmes présentent un diastasis après une grossesse. Celui-ci se corrige le plus souvent spontanément en quelques mois à l’occasion d’une remusculation globale.
Les autres facteurs de risque sont : la multiplicité des grossesses, l’âge, le surpoids et l’obésité, certaines pratiques sportives.
Quels sont les risques du diastasis ?
Contrairement à la hernie ou à l’éventration, il n’y a pas de « trou » dans la sangle abdominale quand il y a un diastasis. Ainsi, il n’y a aucun risque que les viscères restent bloqués ou étranglés au sein de cette voussure.
Si les facteurs de risque ne sont pas pris en charge, le diastasis peut s’aggraver dans le temps. Même si la sangle musculaire n’est pas rompue, elle peut devenir moins efficace, ce qui peut engendrer d’autres désagréments : douleurs lombaires, difficultés respiratoires, défaut de fonctionnement des muscles du périnée entrainant des problèmes de continence.
Quels sont les principes de la prise en charge
Premièrement, un patient présentant un diastasis doit être rassuré. Les risques évolutifs ne sont pas graves. Néanmoins, la gêne occasionnée, y compris esthétique doit être entendue pour pouvoir adapter le traitement.
Un bilan en consultation est réalisé comprenant un interrogatoire et un examen clinique. L’examen s’attachera à confirmer le diastasis, et la présence d’une hernie ombilicale associée, ce qui est assez fréquent.
Un bilan d’imagerie, par échographie ou scanner, est prescrit pour établir une cartographie de la musculature abdominale, mesurer la taille exacte du diastasis, et rechercher une hernie ombilicale associée.
La première étape de traitement est médicale. Il s’agit du traitement des facteurs de risque, notamment le surpoids et l’obésité, et la reprise d’une activité physique adaptée. Pour cela, des séances de kinésithérapie spécifiques sont prévues. Il s’agit de séances permettant le renforcement des muscles de la sangle abdominale sans augmenter la pression au sein de l’abdomen (séances hypopressives).
En cas d’échec ou de résultat insuffisant, une intervention chirurgicale est envisagée.
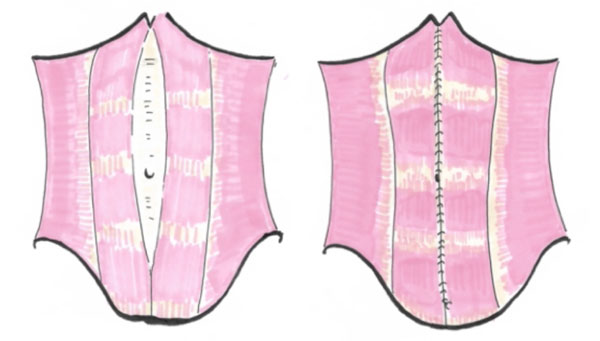
La cure de diastasis consiste à plicaturer la ligne blanche distendue sur elle-même de façon à rapprocher les muscles abdominaux. Des fils de suture non résorbables sont utilisés pour obtenir un résultat durable.
Historiquement, cette intervention était réalisée uniquement par voie ouverte, par des chirurgiens plasticiens ou esthétiques. La musculature était atteinte soit par une cicatrice verticale, peu esthétique, donc rarement utilisée ; soit par une incision horizontale large au-dessus du pubis. La peau et la graisse sous-cutanée sont ensuite décollées du muscle sur toute la hauteur de l’abdomen pour réaliser la plicature. Cette voie d’abord est particulièrement intéressante chez les patients ayant perdus beaucoup de poids et présentant un excès de peau, qui pourra être retiré lors de la cure de diastasis, c’est l’abdominoplastie.
Cependant, cette voie d’abord est moins pertinente pour les patientes plus sveltes, souvent après des grossesses, ne nécessitant pas d’abdominoplastie. C'est la raison pour laquelle a été développée une technique cœlioscopique mini invasive pour traiter le diastasis. Cette technique a été validée par notre équipe après un travail en collaboration avec le service du chirurgie plastique et reconstructrice de l'hôpital de la Croix Rousse.
Comment se passe la cure de diastasis par coelioscopie ?
La cure coelioscopique de diastasis des muscles droits abdominaux est effectuée sous anesthésie générale au cours d’une hospitalisation courte, généralement en ambulatoire (c’est à dire que le patient pourra regagner son domicile le jour de l’intervention chirurgicale), ou de 1 à 2 jours.
L’intervention comprends trois ou quatre incisions de 5 à 10mm, placées immédiatement au-dessus du pubis, sous la ligne de la taille, afin qu’elles ne soient pas visibles en maillot de bain. Par ces incisions, une caméra et des instruments peuvent être positionnés, dans l’espace situé entre la peau et le muscle. Un décollement sous-cutané est réalisé sur la partie central de l’abdomen, entre le pubis et les cotes.
Si une hernie ombilicale est associée, elle sera corrigée dans le même temps avec éventuellement une nouvelle incision de 2cm au niveau de l'ombilic. Une fois la musculature bien exposée, le chirurgien réalise la plicature de la ligne blanche afin de gommer l’écartement entre les 2 muscles droits abdominaux. En fin d’intervention, l’espace de travail est refermé à l’aide de colle biologique. Puis, des injections d’anesthésie locale sont faites dans toute la zone opérée pour limiter les douleurs postopératoires.
Quelles sont les suites de l’intervention ?
Après un court passage en salle de réveil, le patient regagne le service d'ambulatoire ou d’hospitalisation avant le retour à domicile. Cette courte hospitalisation de 0 à 2 jours permet de s’assurer de l’absence de complication immédiate, de vérifier que les douleurs sont maitrisées par les antalgiques oraux, et l’alimentation orale et la déambulation sont possibles
A domicile, tous les mouvements impliquant une contraction importante de la sangle abdominale sont à proscrire pendant 4 semaines : pas de sport, ne pas porter des charges de plus de 3kg. La marche est autorisée et le travail peut être repris au bout de 2 à 4 semaines en fonction des contraintes de port de charge.
Une consultation de suivi postopératoire est systématique au bout d’un mois. Un suivi est proposé à 6 et 12 mois pour s’assurer du bon résultat à long terme.
Quelles sont les complications possibles ?
Il s’agit d’une intervention pour une pathologie bénigne, avec un risque de complication plutôt faible.
Néanmoins, celles-ci peuvent compromettre le bon résultat à long terme, ou retarder la reprise des activités professionnelles. Elles seront présentées en consultation pour pouvoir évoquer la balance bénéfice-risque de cette chirurgie.
- Les saignements postopératoires sont souvent peu importants mais peuvent faire apparaitre un hématome dans l’espace entre le muscle et la graisse-sous cutané. Cet hématome peut être responsable d’une voussure, de douleurs ou d’une coloration bleutée de la peau. L’évolution naturelle est une résorption complète de l’hématome en quelques semaines à quelques mois. Rarement, cet hématome peut se surinfecter. Dans ces conditions un geste de drainage ou d’évacuation peut être nécessaire.
- Le sérome, est la formation d’une poche de liquide clair entre les muscles et la graisse-sous cutanée. Comme l’hématome, le sérome se résorbe naturellement. Néanmoins, en cas de résorption jugée trop lente, ou en cas d’infection, on peut proposer un drainage à l’aide d’une aiguille, sous anesthésie locale, au bloc opératoire.
- Modification de la sensibilité au niveau de la peau
- L’aspect esthétique peut ne pas être satisfaisant dans les premières semaines en cas d’excès de peau. Chez des patients jeunes, les tissus se remodèlent en 6 à 12 mois. En cas d’insatisfaction esthétique, une consultation spécialisée est proposée
- Complications en lien avec la hernie ombilicale: infection de la prothèse, plaie digestive
- Nécrose de l’ombilic. Cette complication peut survenir en cas d’abdominoplastie réalisée dans le même temps opératoire. La technique par coelioscopie conserve une bonne vascularisation de l’ombilic
- Récidive
